Ảnh minh họa. Nguồn: udayavani.com
Bệnh thận và tăng huyết áp là những yếu tố nguy cơ cao, đôi khi có thể gây tử vong cho mẹ và thai nhi. Vì những biến chứng nặng lên do bệnh thận hay do tác động của thai nhi lên bệnh thận nặng hơn. Cần hiểu rõ những thay đổi sinh lý khi mang thai, những ảnh hưởng của bệnh thận lên thai, cũng như thai nhi tác động đến bệnh thận, để có kế hoạch phòng ngừa, điều trị hữu hiệu nhằm an toàn cho cả mẹ và thai cho đến ngày "đơm hoa kết trái".
Những thay đổi của thận và đường niệu khi có thai
Hai thận có tăng thể tích, dài thêm khoảng 1 cm và nặng thêm khoảng 4,5 gram do hiện tượng tăng tưới máu nhu mô thận và tổ chức kẽ. Đài thận, bể thận và niệu quản hơi giãn, đặc biệt ở thận phải. Người ta còn phát hiện có sự trào ngược nước tiểu từ bàng quang lên niệu quản do sự chèn ép của thai và giảm trương lực do tác dụng của một số nội tiết tố như progesterone. Hậu quả chính của sự giãn này là ứ đọng nước tiểu, dẫn đến nhiễm khuẩn tiết niệu cao như viêm bể thận cấp tính và nhiễm khuẩn tiết niệu dưới như viêm bàng quang niệu đạo. Cần điều trị triệt để sự viêm nhiễm bằng thuốc kháng sinh không ảnh hưởng lên thai nhi như: cephalexin, cifixim, zinat. Hiện tượng thay đổi này sẽ trở về ban đầu sau 3 tháng sinh.
Những thay đổi huyết động học ở thận khi có thai
Tăng lưu lượng lọc cầu thận và lưu lượng máu tưới thận, cả hai lưu lượng này tăng 40% trong thời gian mang thai, tồn tại cho đến khi thai nhi chào đời. Tăng lưu lượng tưới máu sớm do tăng cung lượng tim xảy ra vào tuần lễ thứ 4 khi có thai, sau đó tăng thể tích ngoài tế bào và thể tích máu. Hiện tượng máu bị pha loãng này làm giảm nồng độ albumin và áp lực keo, áp lực thẩm thấu huyết tương.
Sự bất thường của tổng hợp các nội tiết tố như rennin, prostaglandin… có tác dụng co mạch hay các thụ thể của vỏ thận, được cho là nguyên nhân chính của các thay đổi huyết động tại thận. Hậu quả dẫn đến, giảm creatinin huyết tương, giảm ure huyết tương do máu bị pha loãng và giảm tái hấp thu ở ống thận, giảm acid uric có giá trị tiên lượng tưới máu nhau thai giảm với nguy cơ suy dinh dưỡng bào thai và thai chết lưu. Tăng thể tích và dịch ở các khoang, vì khi có thai, trong lượng cơ thể của người mẹ tăng 12 – 15 kg. Sự tăng thể trọng này, là do tăng 6 – 8 lít nước, trong đó có khoảng 4 – 6 lít nước ở khoang ngoài tế bào. Thể tích huyết tương tăng gấp đôi, đây là hiện tượng sinh lý bình thường, vì vậy không cần can thiệp.
Những tác động của thai lên bệnh thận và đường niệu
Khi có thai có thể bị nhiễm khuẩn niệu do trương lực giảm và dãn đường tiết niệu, chiếm tỷ lệ 5 – 10%. Các loại vi khuẩn thường gặp E.Coli, Proteus, Klebsiella, Enterococus… Biểu hiện nhiễm khuẩn niệu: Viêm bể thận cấp tính và viêm bàng quang niệu đạo. Điều trị, cấy nước tiểu làm kháng sinh đồ, điều trị theo kháng sinh đồ.
Bệnh thận gây tăng huyết áp kèm theo protein niệu và phù xảy ra từ tuần lễ 20 trở đi gọi là tiền sản giật. Nguyên do sự giảm cung lượng tim và thiếu máu cục bộ tử cung nhau xảy ra đầu tiên gây ra sự giải phóng trophoblaste trong vòng tuần hoàn, dẫn đến giải phóng thromboblastin và gây đông máu trong lòng mạch. Hiện tượng này có thể xảy ra ở các mao mạch cầu thận có thể gây suy thận cấp.
Thiếu máu cục bộ tử cung nhau là do giải phóng các chất co mạch và có thể thiếu các chất gây dãn mạch dẫn đến tăng huyết áp. Không có tăng sinh lý của lưu lượng máu đến thận và mức lọc cầu thận vì vậy ure, creatini và acid uric tăng. Biến chứng, ở mẹ gây sản giật, rau bong non. Ở thai nhi suy dinh dưỡng bào thai, thai chết lưu, sanh non. Đây là một cấp cứu sản khoa, thuốc điều trị: Maginesium sulfate, hạ áp hydralazin và an thận. Đồng thời cần chấm dứt thai kỳ, khi việc điều trị nội khoa không kết quả, nhằm bảo đảm an toàn cho người mẹ.
Những phòng ngừa về có thai trong một số bệnh thận
Bệnh cầu thận viêm cấp tính: Có thể có thai bình thường, cần theo dõi chặt chẽ của bác sĩ sản khoa và bác sĩ chuyên khoa nội thận, chú ý cân nặng, kiểm soát huyết áp và protein niệu. Đặc biệt lưu ý thai phụ trong 3 tháng cuối thai kỳ, cần chấm dứt thai kỳ khi có triệu chứng đe dọa đến sức khỏe người mẹ, chú ý vai trò trưởng thành phổi của thai nhi, bằng cách dùng corticoid.
Bệnh lý hội chứng thận hư nguyên phát: Dựa vào diễn tiến lâm sàng, sự đáp ứng với điều trị và mức độ suy thận. Nếu khỏi hoàn toàn trên 6 tháng và chức năng thận trở về bình thường, hoặc suy thận độ I thôi thì vẫn có thai được bình thường. Trường hợp bệnh giảm ít, tiến triển từng đợt bệnh và có suy thận từ độ II trở lên, không nên có thai.
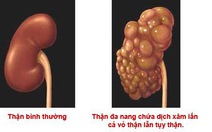
Trong suy thận mạn tính: Dù suy thận mạn do nguyên nhân nào, viêm cầu thận, bệnh thận đa nang hay sỏi thận. Việc có thai ảnh hưởng rất nhiều đến diễn tiến của bệnh và người mẹ có nhiều biến chứng nguy hiểm. Trong suy thận mạn, các nhà thận học khuyên có thể có thai được khi suy thận mạn còn ở giai đoạn I, II. Nhưng việc theo dõi và điều trị phải được quan tâm hết sức chặt chẽ. Phải khống chế được huyết áp, đề phòng viêm nhiễm. Khi đã suy thận cuối giai đoạn II thì không nên có thai.
Tóm lại, bệnh lý thận khi có thai, ảnh hưởng rất lớn đến sức khỏe của người mẹ, do đó việc cân nhắc có thai, cần được bác sĩ sản khoa và bác sĩ nội tư vấn. Trong quá trình mang thai phải được chăm sóc của bác sĩ chuyên khoa sản và chuyên khoa thận.










Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận